Plicní embolie
Plicní embolie (PE) je definovaná jako obstrukce plicního arteriálního řečiště embolem. Nejčastěji embolizuje krevní sraženina ze žilního systému (dolních končetin, zřídka jiné lokality), může se ale jednat i o embolii tukovou, vzduchovou, amniové tekutiny či jiné vzácné etiologie (septické emboly, nádorové hmoty, cizí tělesa - katétry a jiné). Plicní řečiště může být postiženo v různé míře od malých arteriol až po kmen plicnice. Tomu odpovídá i široké spektrum symptomatologie od asymptomatické embolizace až po život ohrožující šokový stav.
Plicní embolie je třetí nejčastější příčinou smrti po onemocněních srdce a rakovině. V praxi je však často poddiagnostikována, při inadekvátní terapii až 30% pacientů umírá.
Etiologie a patogenéze
Nejčastější příčinou embolizace je hluboká žilní trombóza dolních končetin (80-90% případů), většinou žil ileofemorální oblasti nebo pánevních plexů. Občas může být trombembolus původem z horních končetin nebo z pravého srdce. Žilní trombózu může vyprovokovat:
- ortopedický operační výkon - náhrada kyčelního nebo kolenního kloubu
- onkochirurgický výkon
- jakýkoliv jiný velký operační výkon (riziko trombózy je zde v porovnání s předchozími nižší)
- tumor
- rozsáhlé trauma
- zlomenina dolní končetiny
- jiná příčina imobilizace
- těhotenství
- užívání hormonálních kontraceptiv
Rizikové faktory, které dopomáhají ke vzniku trombózy, jsou vyšší věk, anamnéza trombembolizmu, vrozené nebo získané hyperkoagulační stavy (deficit proteinu C, proteinu S, antitrombinu III, Leidenská mutace faktoru V, antifosfolipidový syndrom a jiné).
Plicní embolie má zásadní hemodynamické a respirační důsledky na pacienta. Hemodynamické důsledky závisí od míry obstrukce plicního arteriálního řečiště. Když je okluzí postiženo více než 30-50%, dochází ke vzniku plicní hypertenze. Tento stav je ještě zesílen humorální reakcí (tromboxan A2 a serotonin), která způsobí cévní vazokonstrikci a tím další zvýšení plicní cévní rezistence. Náhlý vzestup tlaku v plicnici vede k dilataci pravé komory a narušení její kontraktilní schopnosti. Rozvíjí se dušnost a mohou se objevit známky pravostranného srdečního selhání. Interventrikulární septum se vyklenuje doleva, vzniká blokáda pravého Tawarova raménka. Je negativně ovlivněno plnění levé komory, snižuje se srdeční výdej, což ve finále vede k systémové hypotenzi a šokovému stavu.
Respirační důsledky plicní embolie vznikají na podkladě ventilačně/perfuzního nepoměru plic v prospěch ventilace. To vede k vzniku hypoxémie. Přídatným mechanizmem může být zkrat neokysličené krve z plicního do systémového řečiště přes otevřené foramen ovale (asi u třetiny pacientů) při zvýšení tlaku v pravém srdci. Kompenzací je hyperventilace, která hypoxémii nezlepší, jen vede k navození hypokapnie.
Menší distální embolizace mohou vést ke vzniku plicního infarktu, který se projeví hemoptýzou, bolestí a dušností.
Diagnostika
ANAMNÉZA A FYZIKÁLNÍ VYŠETŘENÍ
Pacienti se prezentují nejčastěji dušností, bolestí (která je vázaná na dýchání nebo má charakter stenokardie) a kašlem. Méně často se objevuje hemoptýza, horečky nebo synkopa.
Při fyzikálním vyšetření mohou být u vysoce rizikových pacientů přítomny známky šoku (hypotenze, tachykardie) spolu se zvýšenou náplní krčních žil. Téměř vždy nalézáme tachypnoe, pak poschelem chrůpky a akcentaci druhé ozvy nad plicnicí.
LABORATÓRNÍ TESTY
Největší význam má stanovení D-dimeru. Nález fyziologické hodnoty prakticky vždy vylučuje diagnózu plicní embolie. Naopak pozitivní výsledek nemusí znamenat přítomnost PE. Vyšetření krevních plynů ozřejmí hypoxémii a hypokapnii. Rozsah srdečního poškození se stanoví pomocí BNP (pravostranné srdeční selhání) a srdečních troponinů (poškození myokardu při plicní hypertenzi, vyplavení katecholaminů a šokovém stavu).
EKG
Má význam v rámci diferenciální diagnostiky oproti akutnímu infarktu myokardu a jiným stavům. Známky jsou málo charakteristické a zahrnují:
- blokáda pravého Tawarova raménka
- přetížení pravého srdce (negativní T vlny ve V1-V3, P pulmonale)
- McGinn-Whiteova křivka - S1Q3T3 (nález kmitu S v 1 zvodu, kmit Q a negativní T vlna ve 3. zvodu)
RTG HRUDNÍKU
Dilatace pravostranních srdečních oddílů a a. pulmonalis. Vysoký stav bránice, fluidothorax, chudá cévní kresba v postižené oblasti a překrvení zbývajících. Není patognomické.
ULTRASONOGRAFIE

 Transtorakální echokardiografie je jedna z nejdůležitějších diagnostických metod. Největší význam má u nestabilních rizikových pacientů, kde může velmi dobře znázornit dilataci a dysfunkci pravé komory, posun interventrikulárního septa doleva, trikuspidální insuficienci a plicní hypertenzi, dilataci pravé síně a dolní duté žíly. Zároveň má význam v diferenciální diagnostice, je velmi vhodná k vyloučení akutního infarktu myokardu, srdeční tamponády, akutní disekce aorty nebo chlopenní dysfunkce. Někdy je dokonce možné zobrazit tromby v pravostranných srdečních oddílech. V případě použití jícnové echokardiografie jsou dobře zobrazitelné i velké větve plicního řečitě.
Transtorakální echokardiografie je jedna z nejdůležitějších diagnostických metod. Největší význam má u nestabilních rizikových pacientů, kde může velmi dobře znázornit dilataci a dysfunkci pravé komory, posun interventrikulárního septa doleva, trikuspidální insuficienci a plicní hypertenzi, dilataci pravé síně a dolní duté žíly. Zároveň má význam v diferenciální diagnostice, je velmi vhodná k vyloučení akutního infarktu myokardu, srdeční tamponády, akutní disekce aorty nebo chlopenní dysfunkce. Někdy je dokonce možné zobrazit tromby v pravostranných srdečních oddílech. V případě použití jícnové echokardiografie jsou dobře zobrazitelné i velké větve plicního řečitě.
Sonografie žil dolních končetin má velký význam v diagnostice a následné terapii PE. V případě nálezu trombózy na proximálních žilách není žádná další vyšetřovací metodika potřebná a je možné zahájit antikoagulační terapii. Metoda má význam především u pacientů, kde je kontraindikovaná CT angiografie (např. u těhotných). Negativní nález bohužel diagnózu plicní embolie nevylučuje a je nutná další diagnostika.
CT-ANGIOGRAFIE

 Nejdůležitější diagnostická metoda u PE. Vyžaduje použití kontrastní látky. Je dostačující pro zobrazení plicního řečiště až do segmentální úrovně. Nález trombu na CT-angiografii je dostačující k zahájení terapie. Současně slouží k diferenciální diagnostice jiných akutních stavů (akutní disekce aorty, pneuothorax a jiné).
Nejdůležitější diagnostická metoda u PE. Vyžaduje použití kontrastní látky. Je dostačující pro zobrazení plicního řečiště až do segmentální úrovně. Nález trombu na CT-angiografii je dostačující k zahájení terapie. Současně slouží k diferenciální diagnostice jiných akutních stavů (akutní disekce aorty, pneuothorax a jiné).
SCINTIGRAFIE PLIC
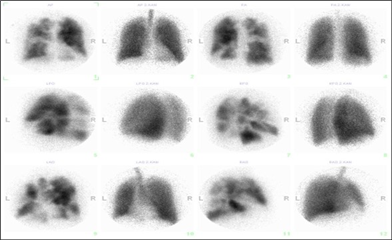
 Jedná se o ventilačně-perfuzní scan plic s využitím značeného albuminu pro zobrazení prokrvení a značeného aerosolu pro zobrazení ventilace. Důkazem PE je neshoda mezi ventilací a perfuzí v prospěch ventilace. Tuto metodu možno použít místo CT-angiografie z důvodu nižší radiační zátěže u mladších pacientů nebo u těhotných žen, ev. u pacientů s kontraindikací podání kontrastní látky (alergie na kontrastní látku, renální selhání). Výpovědní hodnota bohužel není taková, jako u CT.
Jedná se o ventilačně-perfuzní scan plic s využitím značeného albuminu pro zobrazení prokrvení a značeného aerosolu pro zobrazení ventilace. Důkazem PE je neshoda mezi ventilací a perfuzí v prospěch ventilace. Tuto metodu možno použít místo CT-angiografie z důvodu nižší radiační zátěže u mladších pacientů nebo u těhotných žen, ev. u pacientů s kontraindikací podání kontrastní látky (alergie na kontrastní látku, renální selhání). Výpovědní hodnota bohužel není taková, jako u CT.
Jiné vyšetřovací metody mají okrajový význam - konvenční plicní angiografie je na místě jenom u pacientů, kteří jdou na katetřizační laboratoř pro podezření na akutní koronární syndrom. Při vyvrácení této diagnózy je možné zobrazit plicní řečiště a nalézt defekt v náplni cévy nebo přerušení toku. Magnetická rezonance není pro diagnózu plicní embolie vhodná.
DIAGNOSTICKÁ STRATEGIE
Z hlediska diagnostiky a následného managementu pacienta je vhodné rozdělit pacienty s plicní embolií do dvou základních skupin:
- Pacienti s vysokým rizikem časného úmrtí („high risk acute pulmonary embolism“)
- Pacienti bez vysokého rizika časného úmrtí („non-high risk acute pulmonary embolism“)
High risk pacienti jsou v šokovém stavu a potřebují okamžitou terapii. Nejideálnější diagnostickou modalitou je bed-side transtorakální echokardiografie. Při nálezu pravostranného srdečního selhání je oprávnění začít s terapií. Význam má i ultrazvukové zhodnocení žilního systému dolních končetin. Jakmile je pacient primárně stabilizován, je na místě provedení CT-angiografie.
Non-high risk pacienti, neboli hemodynamicky stabilní, pokud existuje vysoká klinická pravděpodobnost plicní embolie (více rizikových faktorů, resp. jsou k dispozici různé skórovací systémy - Wells, Geneva score), by měli ihned podstoupit CT-angiografii. U pacientů s nízkým klinickým podezřením je na místě nejprve vyšetření hladiny D-dimerů. Pokud jsou negativní, plicní embolie je vyloučena. V případě pozitivity se provádí CT. Když je snaha vyhnout se radiační zátěži, je na místě ve výše uvedených skupinách provedení sonografie žil dolních končetin nebo scintigrafie plic.
Terapie
TERAPIE U HIGH-RISK PACIENTŮ
Nejdůležitější součástí managementu je agresivní antitrombotická terapie. Kontinuální antikoagulace nefrakcionovaným heparinem spolu se systémovou trombolýzou jsou zlatým standardem terapie. Z důvodu vysokého rizika krvácení při podávání systémové trombolýzy (zejména intrakraniální krvácení) byly vyvinuty alternativní, katetrové terapeutické modality:
- mechanické: katétrová embolektomie, katétrová fragmentace trombu
- farmakologické: lokální podávání trombolýzy katetrem do plicního řečiště (dokázané nižší riziko krvácení)
- farmakomechanická trombolýza (kombinace lokálního podávání trombolýzy a lýzy trombu ultrazvukovou energií)
Chirurgická embolektomie z důvodu operačního rizika má význam jenom při selhání nebo kontraindikaci trombolýzy. Specifickou indikací je nález trombu v pravostranných srdečních oddílech, zejména "zaseklých" ve foramen ovale (hrozí i embolizace do systémového oběhu). Chirurgický výkon se provádí z mediánní sternotomie, v normotermii, v mimotělním oběhu.
Mechanická podpora oběhu je další alternativní terapií. Zavedením kanyl mechanické srdeční podpory přes periferní (femorální) cévy se dosáhne udržení cirkulace při obstrukci plicního toku. Slouží jako přemostění k transportu pacienta na operační sál, nebo je možné jí použít jako sólo terapii - podpora se ponechává, až se rozpustí trombus a je možné obnovení samostatné cirkulace.
Podpůrná terapie je na místě vždy a zahrnuje umělou plicní ventilaci, podávání mírného množství tekutin, katecholaminů, vazodilatancií (NO, levosimendan), oxygenoterapii, analgoterapii, úpravu acidobázické rovnováhy. Po stabilizaci pacienta je nutné časné zahájení perorální antikoagulace warfarinem (do nasycení účinné dávky se podává nefrakcionovaný heparin).
TERAPIE U NON-HIGH RISK PACIENTŮ
U této méně rizikové skupiny se terapie omezuje na antikoagulaci nízkomolekulárním heparinem nebo fondaparinuxem. Současně je zahájeno sycení perorálním antagonistou vitaminu K, warfarinem. Po dosažení účinné hladiny INR (2 -3) je heparin vysazen a pokračuje se jenom v perorální terapii. Alternativu k warfarinu představují v poslední době nové přímé perorální antikoagulanciá (NOAC - New Oral AntiCoagulants), t.j. dabigatran, rivaroxaban, apixaban, edoxaban. Míra antikoagulace a snížení rizika dalších trombembolických příhod je porovnatelná, přitom je znatelně nižší riziko krvácivých komplikací v porovnání s warfarinem. Imobilizace pacientů s PE není nutná. Antikoagulace trvá minimálně 3-6 měsíců (v rámci sekundární prevence trombembolizmu) a její další pokračování je nutno zvážit na základě individuálních rizikových faktorů.
U pacientů, u kterých je kontraindikována antikoagulační terapie, nebo došlo k recidivě trombembolizmu i při efektivní antikoagulaci, je indikováno zavedení kaválního filtru (do dolní duté žíly), který brání dalším embolizacím. Efektivita v zamezení PE je vysoká, přináší však s sebou riziko migrace filtru, destrukce a embolizace cizích částic, nebo penetraci vena cava inferior.
PRIMÁRNÍ PREVENCE TROMBEMBOLIZMU
Zejména v chirurgickém prostředí má primární prevence trombembolizmu velký význam. Pacienti podstupující náhradu kyčelního nebo kolenního kloubu jsou v největším riziku, hned v závěsu jsou pacienti po onkochirurgických výkonech. Každý jiný větší chirurgický výkon spojený s imobilizací s sebou ale taky přináší nezanedbatelné riziko hluboké žilní trombózy a plicní embolie.
Za nefarmakologické metody považujeme časnou mobilizaci pacienta po operaci. Doplňkové prostředky jsou kompresivní bandáže dolních končetin, elastické punčochy nebo intermitentní pneumatická komprese. Vzácně je možné použít i v primární prevenci zavedení kaválního filtru (u traumat).
Farmakologická prevence spočívá v podávání preventivní dávky nízkomolekulárního heparinu nebo fondaparinuxu po dobu hospitalizace. Po ortopedických výkonech je oprávněné podávání NOAC-ů. Warfarin v prevenci časné pooperační trombózy nemá místo, je indikován při nutnosti prolongované profylaxe v subakutním nebo chronickém režimu (např. po rozsáhlých traumatech).
Jiné příčiny plicní embolie
Septická embolizace nejčastěji provází pravostrannou infekční endokarditidu. Důkaz je založen na nálezu infekčního fokusu (průkaz vegetací na trikuspidální chlopni, event. na elektrodách kardiostimulátoru při echokardiografii), pozitivních hemokultur a typického nálezu na RTG nebo CT hrudníku (nodulární ložiska s ev. rozpadovým procesem). V popředí je terapie základního onemocnění (antimikrobiální terapie, odstranění fokusu).
Tuková embolie se vyskytuje po traumatech velkých kostí nebo ortopedických operacích, po transplantaci kostní dřeně, liposukci nebo při akutní pankreatitidě. Projevy nejsou spojeny jenom s obstrukcí cév lipidovými partikulemi, ale taky navazující zánětlivou reakcí. Je poškozená mirkocirkulace plic, mozku a kůže, a tomu odpovídá typická trias příznaků: porucha vědomí, respirační selhání, petechie na kůži. Základem péče o pacienta je podpůrná symptomatická terapie, prognózu mohou zlepšit kortikoidy a albumin.
Vzduchová embolie vzniká jako iatrogenní komplikace manipulace s centrálními žilními a hemodialyzačními katetry, při neurochirurgických operacích v sedě a při úrazech. Vzduch spolu s fibrinem ucpou výtokový trakt pravé komory nebo plicní arterioly, což vede k hemodynamické dekompenzaci. Terapií je pokus o aspiraci vzduchu a oxygenoterapie (difúzí se může vzduch vstřebat).
Embolie amniové tekutiny vzniká při těžkém porodu, při porodu mrtvého plodu, při disrupci placenty traumatem nebo operací. Amniotická tekutina se dostane do děložních žil a v plicním řečišti vyvolá obstrukci zhluky buněk a mekóniem. Na obstrukci pochopitelně nasedá zánětlivá reakce. U pacientky se rozvíjí plicní edém a akutní respirační distres. Terapie je symptomatická.
Embolizace cizích těles - nejčastěji se jedná o embolizaci úlomků katetrů, kanyl, kaválních filtrů, endovazálních stentů. Ideálním řešením je katetrizační odstranění.
Embolizace nádorových buněk se vyskytuje nejvíc u nádorů ledvin s invazí do žilního řečistě, raritně i u nádorů prostaty, gastrointestinálního traktu, jater a prsu. Klinický obraz napodobuje různé plicní onemocnění (pneumonie, tuberkulóza, onemocnění intersticia), při makroembolizacích je neodlišitelná od žilního trombembolizmu. Terapie spočívá především v kauzální terapii nádorového onemocnění.
Chronická trombembolická plicní hypertenze
Chronická trombembolická plicní hypertenze je specifické chronické onemocnění, které je považováno za pozdní komplikaci plicní embolie, resp. opakovaných plicních embolizací. Je na místě ji tady vzpomenout z důvodu, že kardiochirurgie je dominantním léčebným postupem.
Patogeneze. Plicní embolie, někdy opakovaná, vede k postupné obstrukci plicního řečiště. Na to nasedá humorální reakce a postupná remodelace plicních cév a sekundární trombóza in situ, rozvíjí se plicní mikrovaskulopatie a zvyšuje se plicní vaskulární rezistence. Své místo v patogenezi může mít i inadekvátní antikoagulace, velká masa trombu, infekce, onkologické onemocnění, získané trombofilní stavy nebo autoimunitní onemocnění.
Diagnostika vychází z klinického podezření na onemocnění. Je problematická, protože nemá žádný specifický příznak. V popředí je námahová až klidová dušnost, nespecifická bolest na hrudi, někdy edémy a hemoptýza. Dalším krokem v diagnostice je echokardiografie, která ukáže na postižení pravostranných oddílů, dominuje trikuspidální regurgitace a plicní hypertenze. Při pozitivním nálezu se provádí ventilačně - perfuzní scintigrafie plic. Při potvrzení onemocnění se povinně doplňuje ještě konvenční plicní angiografie, která je zlatým standardem důkazu a zhodnocení rozsahu nemoci. Zobrazí se jako netypické výpadky plnění kontrastu, proužky, nebo kompletní obstrukce toku kontrastní látky.

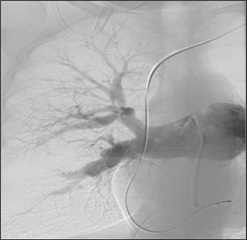
Terapie. Je indikována chronická antikoagulační léčba warfarinem s cílovým INR 2-3, která může vést k mírnému zlepšení symptomů. Pravostranné selhání se léčí diuretikama a vazodilatátory, je však považována jenom za podpůrnou terapii. Pokud efektivní antikoagulace po dobu 3 měsíců nevede ke zlepšení, je na místě zvážení chirurgické terapie. Kauzální a definitivně kurativní terapeutickou modalitou je chirurgická endarterektomie plicnice. Výkon se provádí z mediánní sternotomie v mimotělním oběhu a v hluboké hypotermické cirkulační zástavě. Cirkulační zástava je nutná z důvodu četných kolaterál mezi plicním a systémovým oběhem, přičemž cílem je co nejpreciznější odstranění postiženého endarteria plicnice a jejich větví v bezkrevném operačním poli. Nejde tedy jen o prostou trombektomii (jenom odstranění trombů), ale o pravou endarterektomii (odstraněn je trombus spolu s vnitřní částí stěny cévy). Operace vede k symptomatickému i objektivnímu zlepšení stavu pacienta, sníží se plicní vaskulární rezistence a funkce pravého srdce se vrací do normy. Pacient je vázán nutností doživotní antikoagulace. V případě perzistující plicní hypertenze i po úspěšné operaci je možné podávát specifické vazodilatanciá (riociguat).
Z hlediska lokalizace postižení plicního cévního řečiště rozlišujeme 4 typy postižení:
 typ - centrální tromby
typ - centrální tromby- typ - tromby v segmentárních větvích
- typ - tromby v subsegmentárních větvích
- typ - periferní postižení a tromby, které vznikají in situ při plicní arteriální hypertenzi
Operace skýtá největší přínos u postižení kmene plicnice a její velkých větví (typ 1-2 dle užívané klasifikace). 3. typ je pro indikaci hraniční, benefit je menší až nejistý, ale technicky je operace ještě proveditelná. Při postižení jenom distálních větví (typ 4) je indikace sporná a pacienti z operace neprofitují. Výsledky endarterektomie plicnice jsou všeobecně velmi uspokojivé, operační mortalita je pod 5%, některé pracoviště udávají dokonce pod 2%, dlouhodobé výsledky jsou příznivé.
Moderní alternativou endarterektomie by mohla být katetrizační terapie - balónková pulmonární angioplastika, zejména u inoperabilních pacientů. Její přínos však v současnosti nedosahuje úrovně chirurgické terapie a jsou nutná opakovaná „sezení“.
Zdroje:
- Klener P, et al. Vnitřní lékařství - Čtvrté, přepracované a doplněné vydání. Praha: Galén, 2015. ISBN: 978-80-7262-705-9.
- Češka R a kol. Interna. Praha: Triton, 2010. ISBN: 978-80-7387-423-0.
- Cohn LH, Adam DH. Cardiac Surgery in the Adult, Fifth Edition. New York: McGraw Hill Education, 2016. ISBN 978-0-07184487-1.
- Konstantinides V, Torbicki A, Agnelli G, Danchin N, Fitzmaurice D, Galiè N et al. 2014 ESC Guidelines on the diagnosis and management of acute pulmonary embolism. European Heart Journal 2014; 35: 3033-3080. doi:10.1093/eurheartj/ehu283.
- Konstantinides SV, Barco S, Lankeit M, Meyer G. Management of Pulmonary Embolism, An Update. Journal of the American College of Cardiology 2016; 67(8): 976-90. doi: http://dx.doi.org/10.1016/j.jacc.2015.11.061.
- Dudzinski DM, Giri J, Rosenfield K. Interventional Treatment of Pulmonary Embolism. Advances in Interventional Cardiology 2017; 10:e004345. doi: 10.1161/CIRCINTERVENTIONS.116004345.
- Lang I, Meyer BC, Ogo T, Matsubara H, Kurzyna M, Ghofrani HA et al. Balloon pulmonary angioplasty in chronic thromboembolic pulmonary hypertension. European Respiratory Review 2017; 26: 160119. doi: https://doi.org/10.1183/16000617.0119-2016.
Za spolupráci při tvorbě kapitoly o CTEPH a dodání obrazové dokumentace děkujeme MUDr. Matúši Nižňanskému ze Všeobecné fakultní nemocnice v Praze.
