Mitrální a trikuspidální vady
Mitrální a trikuspidální chlopně, společně nazývány atrioventrikulární chlopně, jsou vsazeny mezi síně a komory srdce. Jejich zásadní rolí je v systole zamezit zpětnému toku krve z komor do síní a v diastole umožnit bezodporové plnění komor. Při poškození jejich funkce ve smyslu stenózy nebo nedomykavosti dochází k omezení srdeční funkce s následným srdečním selháním, fibrilací síní a tvorbou trombů.

Mitrální vady - Etiologie a Patogenéze
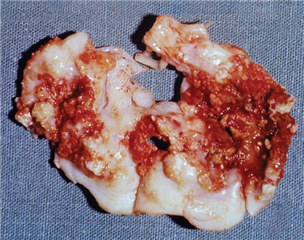 Mitrální stenóza je (až na výjimky) revmatické etiologie. Po prodělané revmatické horečce dochází na podkladě autoimunity k srůstání cípů chlopně a k jejich fibrotickému ztluštění. Současně je postižen i závěsný aparát (chordae tendineae), který je zkrácený a ztluštělý. Je omezené diastolické plnění levé komory a dochází k objemovému i tlakovému přetížení levé síně, což se projeví její hypertrofií a dilatací. Krev stagnuje v plicním řečišti, objevuje se postkapilární plicní hypertenze a v pokročilých stádiích i trikuspidalizace vady (nedomykavost trikuspidální chlopně při mitrální vadě s plicní hypertenzí). Dilatace levé síně je předpokladem vzniku srdečních arytmií, především fibrilace síní, a následně tvorby trombu a systémové embolizace. Kombinací těchto mechanizmů dochází k dekompenzaci - k srdečnímu selhání s plicním edémem.
Mitrální stenóza je (až na výjimky) revmatické etiologie. Po prodělané revmatické horečce dochází na podkladě autoimunity k srůstání cípů chlopně a k jejich fibrotickému ztluštění. Současně je postižen i závěsný aparát (chordae tendineae), který je zkrácený a ztluštělý. Je omezené diastolické plnění levé komory a dochází k objemovému i tlakovému přetížení levé síně, což se projeví její hypertrofií a dilatací. Krev stagnuje v plicním řečišti, objevuje se postkapilární plicní hypertenze a v pokročilých stádiích i trikuspidalizace vady (nedomykavost trikuspidální chlopně při mitrální vadě s plicní hypertenzí). Dilatace levé síně je předpokladem vzniku srdečních arytmií, především fibrilace síní, a následně tvorby trombu a systémové embolizace. Kombinací těchto mechanizmů dochází k dekompenzaci - k srdečnímu selhání s plicním edémem.
Výskyt revmatické mitrální vady v současné době v moderní společnosti výrazně poklesl vymizením revmatické horečky a díky účinné antibiotické terapii streptokokových infekcí. Mitrální stenóza je nejčastější formou revmatického postižení srdce, vzácněji se vyskytuje v kombinaci s aortální vadou, nebo ještě vzácněji jako izolovaná aortální vada, či pankarditida. Jiné příčiny stenózy mitrální chlopně jsou karcinoid, tumory srdce, objemné vegetace, rozsáhlá kalcifikace chlopně u starších pacientů, vrozené vady nebo vrozené poruchy metabolizmu (mukopolysacharidózy).
Mitrální regurgitace je zpětný tok krve z levé komory do síně v systole. Levá komora kromě dopředného výdeje do aorty musí pumpovat i regurgitační frakci krve, která „pendluje“ mezi síní a komorou. K zachování dostatečné perfuze tkání musí dojít ke zvýšení srdečního výdeje. Dochází k objemovému přetížení levé komory a k její excentrické hypertrofii. Podobně dilatuje i levá síň, co vytváří predispozici ke vzniku fibrilace a systémové embolizace. Po vyčerpání adaptačních mechanizmů (nebo když vada vzniká akutně) dochází k levostrannému srdečnímu selhání, k plicní hypertenzi, trikuspidalizaci vady a k plicnímu edému.
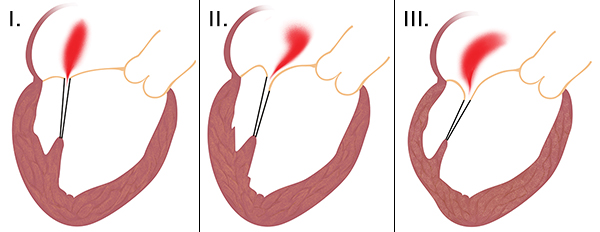
Mechanizmus vzniku mitrální regurgitace lze funkčně rozdělit dle Carpentiera - toto dělení má význam pro volbu operačního postupu:
- typ - dilatovaný anulus chlopně, nedostatečná koaptace cípů, které jsou jinak funkčně v pořádku
- typ - prolaps cípu nad úroveň mitrálního anulu, na podkladě nadměrné tkáně cípu nebo poruchy závěsného aparátu
- typ - restriktivní pohyb cípu, cíp nedosahuje rovinu anulu, nejčastěji při poškození subvalvulárního aparátu (šlašinky a papilární svaly)
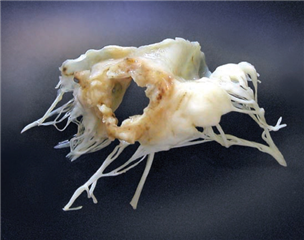
Příčiny mitrální regurgitace rozlišujeme primární a sekundární. Primární (organické) postižení zahrnuje samotnou chlopeň a její závěsný aparát:
- myxomatózní degenerace (Morbus Barlow) - nejčastější forma postižení, charakteristická dilatací a deformací anulu, nadměrnou hmotou cípu, tvorbou kalcifikací, zhruběním a prodloužením šlašinek
- fibroelastická degenerace - typické je ztenčení, prodloužení, až ruptura šlašinek
- revmatická vada - zhrubění chlopně a závěsného aparátu spolu se srůsty vede k porušení koaptace cípů
- infekční endokarditida - infekce může vést k ruptuře nebo perforaci cípů a závěsného aparátu, často nalézáme vegetace (na atriální straně), které přináší riziko systémové embolizace
- ruptura papilárního svalu jako komplikace ICHS
- vrozená vada (rozštěp předního cípu mitrální chlopně při defektu atrioventrikulárního septa)
- vrozené onemocnění pojiva (Marfanův a Ehlersův-Danlosův syndrom)
- radiace, drogy, trauma, iatrogenní léze a jiné vzácné příčiny
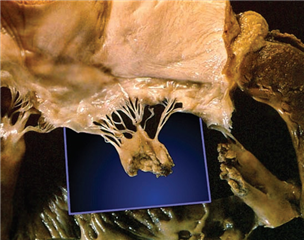
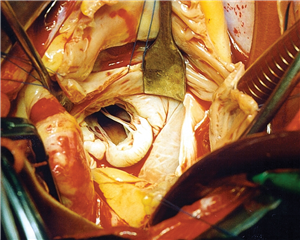
U sekundární („funkční“) mitrální regurgitace nalézáme intaktní mitrální chlopeň a její závěsný aparát, poškozená je levá komora - je narušen geometrický vztah mezi levou komorou a mitrální chlopní. Je charakteristická dilatací anulu mitrální chlopně a vtažením cípů chlopně přes závěsný aparát do komory při její remodelaci a dilataci. Příčinou je chronické ischemické postižení levé komory nebo dilatační kardiomyopatie.
Operace pro mitrální regurgitace jsou po aortální náhradě druhou nejčastější kardiochirurgickou operací dospělých v moderní společnosti.
Mitrální vady - Diagnostika
SYMPTOMY
Jak stenóza, tak i regurgitace se projevují námahovou dušností, únavností, při rozvoji fibrilace síní taky palpitacemi a systémovými embolizacemi. U stenózy se někdy popisuje kašel při námaze až hemoptýza. Akutně vzniklá mitrální regurgitace (např. při infekční endokarditidě nebo ischemické ruptuře papilárního svalu) se projeví akutním srdečním selháním s plicním edémem.
Námahovou dušnost lze rozdělit dle známé klasifikace NYHA (New York Heart Association) do čtyř funkčních tříd:
- Bez omezení v běžné denní aktivitě.
Obtíže jenom při maximální a dlouhodobé námaze
- Mírné omezení běžných aktivit.
Obtíže při větší námaze – chůze do schodů >1 patro, do kopce, rychlá chůze po rovině
- Výrazné omezení běžných aktivit.
Obtíže při malé námaze – chůze po rovině normálním tempem, do schodů <1 patro, oblékání, mytí.
- Obtíže v klidu
FYZIKÁLNÍ NÁLEZ
Stenóza je charakteristická diastolickým šelestem s maximem nad hrotem, někdy je slyšitelný otevírací zvuk na začátku šelestu („opening snap“). Někdy vídáme facies mitralis - růžovo-fialové zbarvení tváří s venektaziemi, které kontrastuje s jinak bledým obličejem z důvodu nízkého srdečního výdeje.
Regurgitace je charakteristická systolickým šelestem nad srdečním hrotem s propagací do axily, někdy je slyšitelná třetí srdeční ozva.
EKG
Necharakteristické. Občas je přítomné P mitrale (prodloužená a bifázická vlna P při hypertrofii myokardu levé síně). V pokročilejším stádiu se objevuje fibrilace síní.
RTG
Zejména pro mitrální stenózu je charakteristický mitrální tvar srdce - vyrovnaná levá kontura, která je tvořena obrysem dilatované levé síně a pravé komory. Známky plicního městnání (intersticiální plicní edém, Kerleyho linie, alveolární plicní edém).
ECHOKARDIOGRAFIE
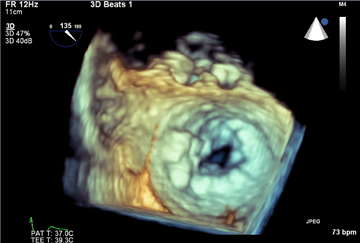
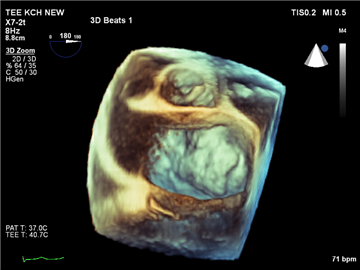
Zlatý standard pro hodnocení mitrálních vad. Slouží k určení přítomnosti, závažnosti, etiologie vady, současně je schopna přesně určit mechanizmus vzniku vady a konsekvence mitrálního postižení (dilataci a hypertrofii srdečních komor, ejekční frakci levé komory, přítomnost a závažnost plicní hypertenze, případnou trikuspidalizaci mitrální vady). Prvním krokem v diagnostice je transtorakální echokardiografie (TTE), při nedostatečujícím výsledku je na místě transezofageální echokardiografie (TEE), která v současnosti poskytuje i možnost 3D rekonstrukce (včetně tzv. chirurgické projekce připomínající pohled chirurga na chlopeň přes otevřenou levou síň). Dokonalé echokardiografické vyšetření se zhodnocením mechanizmu vzniku vady je nevyhnutné pro zvolení správného chirurgického postupu.
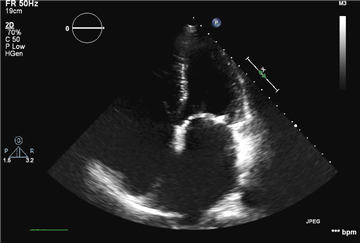
Významná mitrální stenóza má tyto echokardiografické známky:
- kalcifikace a zhrubění cípů chlopně a závěsného aparátu, omezení pohybu chlopně
- plocha ústí mitrální chlopně <1.5 cm2
- plocha ústí mitrální chlopně indexovaná na povrch těla pacienta <0.8 cm2 / m2
- střední diastolický gradient >8 mmHg
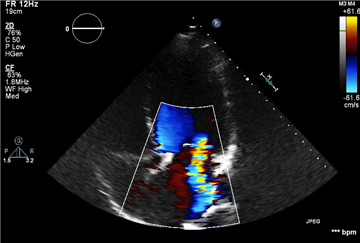
Významná mitrální insuficience má tyto echokardiografické známky:
- viditelný prolaps cípu, ruptura papilárního svalu nebo velký defekt koaptace cípů
- na Dopplerovském zobrazení toku krve je velký centrální / excentrický regurgitační jet, který dosahuje zadní stěnu levé síně
- vena contracta >7mm
- obrácený systolický tok v plicních žilách
- dominance E vlny na transmitrálním toku krve v systole
- plocha regurgitačního ústí >40 mm2 u primární a >20 mm2 u sekundární vady
- regurgitační objem >60 ml u primární a >30 ml u sekundární vady
- dilatace levé síně a levé komory
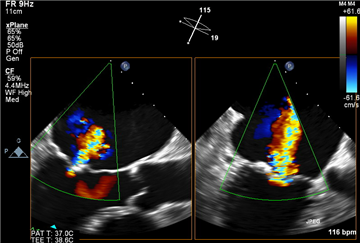
Své místo v diagnostickém procesu má i zátěžová echokardiografie, která, kromě odhalení symptomů u údajně asymptomatických pacientů, může objevit významné pozátěžové změny v transmitrálním gradientu nebo v pulmonálním tlaku a vést k časnější intervenci.
SRDEČNÍ KATETRIZACE
Invazivní metoda, kontrastní zobrazení levé komory (ventrikulografie) s vizualizací regurgitačního jetu do levé síně při mitrální regurgitaci a měřením tlaku v srdečních dutinách představovala v minulosti zlatý standard hodnocení mitrálních vad. V současnosti je v pozadí za echokardiografií, význam má zobrazení koronárního řečiště pro případnou současnou chirurgickou revaskularizaci myokardu.
MAGNETICKÁ REZONANCE
Podle recentních dat nejpřesnější metoda kvantifikace mitrální insuficience. Rutinně se neprovádí.
Mitrální vady - Terapie
Konzervativní terapie je u obou skupin vad podobná. Zaměřuje se na 3 okruhy problémů:
- prevence infekční endokarditidy (antibiotická profylaxe při stomatologických výkonech atd.)
- léčba fibrilace síní (antiarytmika, elektrická kardioverze, ev. antikoagulace)
- léčba srdečního selhání (diuretika, ACE inhibitory ...)
CHIRURGICKÁ LÉČBA MITRÁLNÍ STENÓZY
Je indikována v případě důkazu významné stenózy na echokardiografii u symptomatických pacientů. Někdy je možné přistoupit k výkonu i u symptomatických pacientů se stenózou, která nesplňuje echo-kritéria významnosti, ale není jiné vysvětlení pro potíže. Asyptomatičtí pacienti s významnou mitrální stenózou jsou indikováni k výkonu, pokud mají vysoké riziko embolizace (např. při fibrilaci síní) nebo hemodynamické dekompenzace (vysoký klidový tlak v plicnici, přání otěhotnět, nutnost jiného nekardiochirurgického výkonu).
Existuje výborná metoda intervenční kardiologie – balonková valvuloplastika, pro kterou jsou však vhodní pouze nemocní se sice významně stenotickou chlopní, se srostlými cípy v oblasti komisur, ale s chlopní nekalcifikovanou, bez významného postižení závěsného aparátu a bez současné regurgitace. Echokardiografická kriteria k této proceduře v současnosti u nás již nemocní nesplňují právě pro pokročilé změny na chlopni a proto jsou indikováni k operaci na otevřeném srdci. Chirurgický výkon spočívá většinou v náhradě mitrální chlopně, vzácně je u porevmatické mitrální stenózy možno chlopeň zachovat – provést komisurotomii ev. další plastické úpravy chlopně
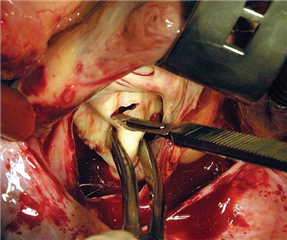
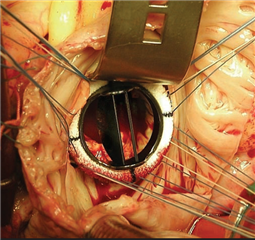 Náhrada mitrální chlopně je považována za zlatý standard v terapii excesivního stenotického postižení mitrální chlopně. V úvahu připadají mechanické nebo biologické stentované chlopenní protézy, v závislosti na věku, životním stylu a komorbiditách pacienta. Problematika byla detailně rozebírána při náhradě aortální chlopně. Jediným zásadním rozdílem je, že do mitrální pozice je doporučováno implantovat mechanickou protézu i ve vyšším věku, až do 70-75 let, pro větší tendenci bioprotézy k degeneraci ve vysokotlakém systému levé komory.
Náhrada mitrální chlopně je považována za zlatý standard v terapii excesivního stenotického postižení mitrální chlopně. V úvahu připadají mechanické nebo biologické stentované chlopenní protézy, v závislosti na věku, životním stylu a komorbiditách pacienta. Problematika byla detailně rozebírána při náhradě aortální chlopně. Jediným zásadním rozdílem je, že do mitrální pozice je doporučováno implantovat mechanickou protézu i ve vyšším věku, až do 70-75 let, pro větší tendenci bioprotézy k degeneraci ve vysokotlakém systému levé komory.
Samotným přístupem k chlopni je mediánní sternotomie (nebo miniinvazivní - pravostranná torakotomie). Na zavedeném mimotělním oběhu se zastaví srdce a do levé síně se chirurg dostává buď zezadu mezisíňovým žlábkem, nebo přes pravou síň a interatriální septum. Na rozdíl od kompletního odstranění aortální chlopně je při náhradě mitrální chlopně vhodné ponechat zadní cíp in situ, s cílem zachování kontinuity mezi mitrálním anulem, cípem chlopně, závěsným aparátem a stěnou levé komory. K zachování této architektoniky je možné ponechat i část předního cípu, resp. jeho závěsný aparát. Díky těmto postupům je možné omezit obávanou pooperační dilataci levé komory a pokles ejekční frakce.
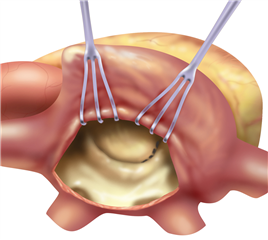
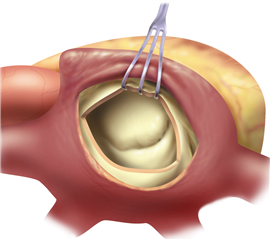
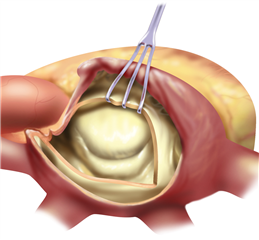
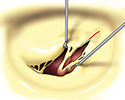 Záchovné výkony (plastiky) mitrální chlopně při její stenóze jsou dnes již vzácné. Základním postupem je otevřená mitrální komisurotomie na zastaveném srdci - chirurg vede incizi přes srostlou komisuru, čím se zlepší otevírací schopnost cípů. Někdy je nutné rozpoltit srostlé šlašinky až do papilárních svalů a přistoupit i ke komplikovanějším zákrokům, jako resekce zhrubělé tkáně cípu s eventuální parciální náhradou cípu autologním perikardem atd.
Záchovné výkony (plastiky) mitrální chlopně při její stenóze jsou dnes již vzácné. Základním postupem je otevřená mitrální komisurotomie na zastaveném srdci - chirurg vede incizi přes srostlou komisuru, čím se zlepší otevírací schopnost cípů. Někdy je nutné rozpoltit srostlé šlašinky až do papilárních svalů a přistoupit i ke komplikovanějším zákrokům, jako resekce zhrubělé tkáně cípu s eventuální parciální náhradou cípu autologním perikardem atd.
CHIRURGICKÁ LÉČBA MITRÁLNÍ INSUFICIENCE
Primární mitrální regurgitace je indikována k výkonu vždy při důkazu významné vady na echokardiografii u symptomatických pacientů. Asymptomatickým nemocným doporučujeme operaci v případě, že ejekční frakce levé komory klesne pod 60%, je dilatovaná levá komora v systole (≥45 mm), rozvine se u něj fibrilace síní nebo plicní hypertenze (systolický tlak v plicnici >50 mmHg). Vzhledem k excelentním krátkodobým i dloudobým výsledkům mitrálních plastik s nízkou mortalitou je možné k operaci někdy přistoupit i u asymptomatických pacientů bez těchto parametrů, pokud je vysoká pravděpodobnost úspěšné záchovné operace. Sporná je indikace u pacientů s významnou dysfunkcí levé komory (ejekční frakce <30%) a u pacientů se závažnými komorbiditami, pro které operační výkon představuje vysoké riziko.
Sekundární mitrální regurgitace představuje spornou indikaci k provedení operačního výkonu. Nejedná se totiž o nemoc chlopně samotné, ale o nemoc myokardu. Výsledky operací jsou spojeny s horší prognózou v porovnání s primární mitrální regurgitací a není potvrzeno, jestli odstranění regurgitace zlepší přežívání pacienta. Operace je indikována u pacientů se závažnou nedomykavostí, kteří podstupují konkomitantní chirurgickou revaskularizaci myokardu.
U mitrální regurgitace je terapií volby záchovná operace mitrální chlopně - mitrální plastika. Oproti náhradě mitrální chlopně je záchovná operace spojena s výrazně nižší morbiditou a mortalitou. Pacienti nejsou vázáni nutnosti dlouhodobé antikoagulace, odpadá riziko krvácení a trombembolizmu, riziko reoperace je nízké. Zejména u nedomykavosti degenerativní etiologie je možné provést úspěšnou plastiku až v 95% případů. Jeden z největších průkopníku záchovných operací mitrální chlopně, Alain Carpentier, shrnul cíle rekonstrukčních výkonů do „3 zlatých pravidel“:
- zachovat mobilitu cípů
- obnovit dostatečnou plochu koaptace cípů
- stabilizovat anulus mitrální chlopně
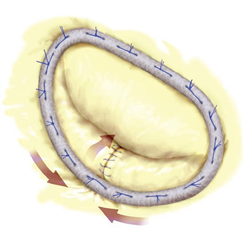
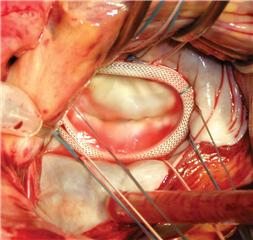 Integrální součástí prakticky každé plastiky mitrální chlopně je stabilizace anulu pomocí anuloplastického prstence. Existují různé technické varianty (kompletní nebo otevřený prstenec, rigidní, semi-rigidní, flexibilní prstenec atd). Cílem implantace prstence je fixace mitrálního anulu ve správném tvaru a současná úprava jeho obvodu na požadovanou velikost. Pokud je základním mechanizmem regurgitace dilatace anulu, je implantace prstence dostačující k plnému odstranění vady.
Integrální součástí prakticky každé plastiky mitrální chlopně je stabilizace anulu pomocí anuloplastického prstence. Existují různé technické varianty (kompletní nebo otevřený prstenec, rigidní, semi-rigidní, flexibilní prstenec atd). Cílem implantace prstence je fixace mitrálního anulu ve správném tvaru a současná úprava jeho obvodu na požadovanou velikost. Pokud je základním mechanizmem regurgitace dilatace anulu, je implantace prstence dostačující k plnému odstranění vady.
Kromě anulu je možné provádět i výkony na samotných cípech chlopně nebo na závěsném aparátu. Na zadním cípu se provádí kvadrangulární (čtvercová) nebo triangulární (trojuhelníková) resekce prolabující tkáně. Při nadměrném množství tkáně cípu je možné uskutečnit i rozsáhlejší resekci pomocí „sliding“ plastiky v kombinaci s kvadrangulární resekcí. U předního cípu je nutné s resekčními výkony postupovat výrazně opatrněji s cílem zachování jeho anatomie (blízkost obou fibrózních trigon a aortální chlopně), proto jsou omezeny jenom na opatrnou triangulární resekci.
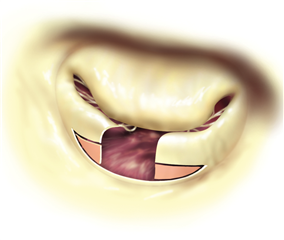
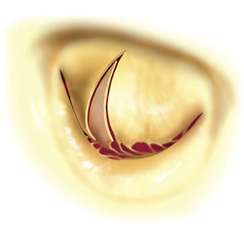
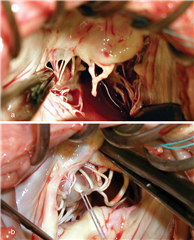
 Při prolapsu cípů je kromě resekce tkáně možný i výkon na závěsném aparátu. Zkrácením šlašinky, nebo její náhradou umělou goretexovou šlašinkou dosáhneme požadovaného vtažení prolabujícího segmentu do komory s následným obnovením koaptace a zachováním materiálu cípu (myšlenka této techniky se nazývá „respect rather than resect“). Náhradu šlašinky možno využít i v případě zkrácené původní šlašinky, která se zresekuje a nahradí goretexovou šlašinkou o požadované délce. K pokročilejším výkonům řadíme transpozice šlašinek z jedného cípu na druhý, výkony na papilárních svalech, odstranění anulárních kalcifikací, augmentace retrahovaného cípu autologním perikardem, různé varianty plikace cípů a jiné.
Při prolapsu cípů je kromě resekce tkáně možný i výkon na závěsném aparátu. Zkrácením šlašinky, nebo její náhradou umělou goretexovou šlašinkou dosáhneme požadovaného vtažení prolabujícího segmentu do komory s následným obnovením koaptace a zachováním materiálu cípu (myšlenka této techniky se nazývá „respect rather than resect“). Náhradu šlašinky možno využít i v případě zkrácené původní šlašinky, která se zresekuje a nahradí goretexovou šlašinkou o požadované délce. K pokročilejším výkonům řadíme transpozice šlašinek z jedného cípu na druhý, výkony na papilárních svalech, odstranění anulárních kalcifikací, augmentace retrahovaného cípu autologním perikardem, různé varianty plikace cípů a jiné.
Kontroverzní technikou, která má ale příznivé výsledky a je jednoduchá k provedení, je Alfieriho plastika (jinak nazývaná „Edge-to-Edge repair“, nebo „Double Mitral Orifice“). Spočívá v sešití prolabujících cípů ve střední části, čím vzniknou z jednoho mitrálního ústí dvě menší. Přináší s sebou určité riziko vytvoření mitrální stenózy při nedostatečné ploše vzniklých ústí, na druhé straně spolehlivě eliminuje riziko vzniku SAM.
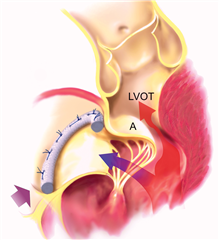 SAM (Systolic Anterior Motion) představuje dopředný pohyb předního cípu mitrální chlopně v systole. Cíp se proudem krve vyklenuje do výtokového traktu levé komory, čím způsobí jeho obstrukci. Současně vzniká nedomykavost mitrální chlopně. Příčinou je nepoměr mezi nadměrnou plochou cípu a menší levou komorou, výtokovým traktem a mitrálním anulem. Léčba této závažné peroperační komplikace spočívá ve volumoterapii a omezení podávání inotropik. Pokud je toto neúspěšné, je nutná chirurgická korekce této komplikace ještě na operačním sále.
SAM (Systolic Anterior Motion) představuje dopředný pohyb předního cípu mitrální chlopně v systole. Cíp se proudem krve vyklenuje do výtokového traktu levé komory, čím způsobí jeho obstrukci. Současně vzniká nedomykavost mitrální chlopně. Příčinou je nepoměr mezi nadměrnou plochou cípu a menší levou komorou, výtokovým traktem a mitrálním anulem. Léčba této závažné peroperační komplikace spočívá ve volumoterapii a omezení podávání inotropik. Pokud je toto neúspěšné, je nutná chirurgická korekce této komplikace ještě na operačním sále.
Neodmyslitelnou součástí záchovných operací je echokardiografická kontrola výsledku výkonu ještě na operačním sále po obnovení srdeční činnosti. V případě neuspokojivého výsledku plastiky se možno pokusit o okamžitou opravu v další srdeční zástavě, nebo chlopeň nahradit. Peroperační transezofageální echokardiografie taky spolehlivě odhalí možné komplikace výkonu, jako například SAM, nebo velmi vzácně poškození aortální chlopně, nebo poranění ramus circumflexus, pokles ejekční frakce.
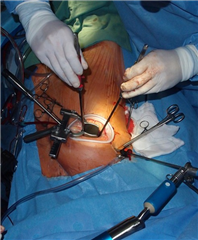 V současné době kromě standardního přístupu mediánní sternotomie možno k výkonům na atrioventrikulárních chlopních použít i miniivazivního přístupu krátké pravostranné torakotomie. Tento miniinvazivní přístup skýtá, mimo kosmetický efekt, výhody pro pacienta především v časném pooperačním období (zkrácení délky umělé plicní ventilace, pobytu na intenzivní jednotce, urychlení rehabilitace a zkrácení hospitalizace) a proto by měl být u vhodných pacientů preferován. Dalším stupněm miniinvazivity v mitrální chirurgii je plastika provedená endoskopicky nebo s pomocí robotické technologie.
V současné době kromě standardního přístupu mediánní sternotomie možno k výkonům na atrioventrikulárních chlopních použít i miniivazivního přístupu krátké pravostranné torakotomie. Tento miniinvazivní přístup skýtá, mimo kosmetický efekt, výhody pro pacienta především v časném pooperačním období (zkrácení délky umělé plicní ventilace, pobytu na intenzivní jednotce, urychlení rehabilitace a zkrácení hospitalizace) a proto by měl být u vhodných pacientů preferován. Dalším stupněm miniinvazivity v mitrální chirurgii je plastika provedená endoskopicky nebo s pomocí robotické technologie.
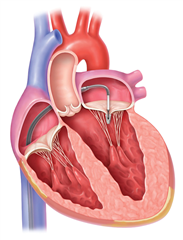 V kontextu minimalizace invazivity možno vysoce rizikovým a inoperabilním pacientům nabídnout intervenční řešení mitrální regurgitace. Transkatetrovou cestou možno na principu Alfieriho plastiky provést spojení cípů mitrální chlopně ve střední části a redukovat tak stupeň regurgitace. Technologie se nazývá MitraClip, je rezervována pro pacienty, kteří nejsou schopni podstoupit operaci a mají pro tuto metodu vhodnou anatomii mitrální chlopně dle TEE. Další miniivazivní metody zahrnují transapikální implantaci umělých šlašinek pod sonografickou kontrolou nebo transkatetrové mitrální anuloplastiky, tyto metody jsou však ještě v zárodku. Transkatetrová implantace mitrální chlopně je obdobou TAVI, z důvodu komplexnosti mitrálního chlopenního aparátu v porovnání s aortálním jsou výsledky méně uspokojivé.
V kontextu minimalizace invazivity možno vysoce rizikovým a inoperabilním pacientům nabídnout intervenční řešení mitrální regurgitace. Transkatetrovou cestou možno na principu Alfieriho plastiky provést spojení cípů mitrální chlopně ve střední části a redukovat tak stupeň regurgitace. Technologie se nazývá MitraClip, je rezervována pro pacienty, kteří nejsou schopni podstoupit operaci a mají pro tuto metodu vhodnou anatomii mitrální chlopně dle TEE. Další miniivazivní metody zahrnují transapikální implantaci umělých šlašinek pod sonografickou kontrolou nebo transkatetrové mitrální anuloplastiky, tyto metody jsou však ještě v zárodku. Transkatetrová implantace mitrální chlopně je obdobou TAVI, z důvodu komplexnosti mitrálního chlopenního aparátu v porovnání s aortálním jsou výsledky méně uspokojivé.
Náhrada mitrální chlopně při mitrální regurgitaci připadá v úvahu u extenzivního postižení chlopně, kde plastika není schůdná. Dále je náhrada nutná u ruptury papilárního svalu při infarktu myokardu a také při rozsáhlé destrukci chlopně infekční endokarditidou. V úvahu připadají mechanické protézy, bioprotézy (standardně až po sedmdesátém roku života).
VÝSLEDKY
Náhrada mitrální chlopně je spojená s časnou mortalitou 5-9%. Dlouhodobé přežívání je podobné u pacientů s mechanickou i s biologickou protézou, pohybuje se kolem 50-60% za 10 let od operace. V dlouhodobém pooperačním průběhu jsou nemocní s mechanickou chlopní ohroženi vyšším výskytem krvácivých a trombembolických komplikací, nemocní s bioprotézou jsou zase ohrožení strukturální degenerací biologické chlopně (u operovaných nad 70 let cca 10 % za 15 let).
Plastiky mitrální chlopně mají excelentní krátkodobé i dlouhodobé výsledky. Krátkodobá mortalita se pohybuje dle recentních dat pod 1%, desetileté přežívání je 70-85%. Odpadají rizika spojeny s protetickou chlopní a riziko reoperace pro selhání plastiky je porovnatelné nebo nižší než riziko reoperace mechanické protézy. Dlouhodobý benefit ve velké míře závisí od charakteru a etiologie regurgitace.
Trikuspidální vady - Etiologie, Patogenéze a Diagnostika
Trikuspidální stenóza je vzácná vada. Může být způsobená revmatickým procesem, zřídka na podkladě karcinoidu nebo jiného kardiálního tumoru. Omezením transtrikuspidálního diastolického toku dochází k stáze krve a zvýšení tlaku v pravé síni. Jsou přítomny projevy pravostranného srdečního selhání - systémová venózní kongesce (zvýšená náplň krčních žil, pleurální výpotky, zvětšení jater, ascites a periferní edémy), snížený srdeční výdej (slabost, únavnost). Auskultačně nalézáme mezodiastolický šelest nad dolním okrajem sterna a opening snap.
Trikuspidální regurgitace je nejčastěji sekundární na podkladě plicní hypertenze. Výsledkem tlakového nebo objemového přetížení pravé komory je její hypertrofie a dilatace, včetně dilatace anulu trikuspidální chlopně. Prvotním podkladem jsou chlopenní vady levého srdce (mluvíme o tzv. trikuspidalizaci vady), pulmonální stenóza nebo regurgitace, vrozené vady s levo-pravým zkratem, chronická obstrukční plicní nemoc, plicní trombembolizmus. K sekundární trikuspidální regurgitaci může vést i infarkt nebo jiné postižení myokardu pravé komory.
Primární trikuspidální regurgitace je méně častá a zahrnuje nasledující příčiny: myxomatózní degenerace, revmatická vada, infekční endokarditida, trauma, karcinoid, vrozené vady (Ebsteinova anomálie a různé formy defektu atrioventrikulárního septa) a iatrogénní poškození (např. při implantaci kardiostimulátoru, při myokardiální biopsii).
Trikuspidální regurgitace způsobuje objemové přetížení pravé síně i pravé komory s následným pravostranným srdečním selháním a odpovídajícími symptomy. Často se objevuje fibrilace síní. V pokročilém stádiu jsou pacienti kachektičtí, cyanotičtí a s ikterem. Charakteristický je nález pansystolického šelestu při dolním okraji sterna.
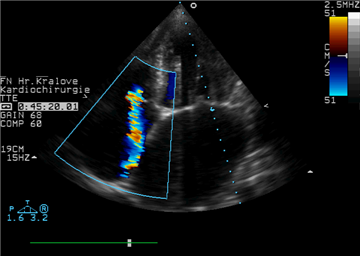 Diagnostickou metodou volby je echokardiografie. Slouží k určení přítomnosti, závažnosti, etiologii i mechanizmu vady. Trikuspidální stenóza je významná při transtrikuspidálním diastolickém gradientu >5 mmHg a ploše ústí chlopně pod 1cm2. Významná trikuspidální regurgitace se projeví poruchou koaptace cípů s ev.prolapsem, velkým regurgitačním jetem v Dopplerovském zobrazení, systolickým obrácením toku v jaterních žilách, vena contracta je >7mm, plocha regurgitačního ústí je >40 mm2, a regurgitační objem >45 ml.
Diagnostickou metodou volby je echokardiografie. Slouží k určení přítomnosti, závažnosti, etiologii i mechanizmu vady. Trikuspidální stenóza je významná při transtrikuspidálním diastolickém gradientu >5 mmHg a ploše ústí chlopně pod 1cm2. Významná trikuspidální regurgitace se projeví poruchou koaptace cípů s ev.prolapsem, velkým regurgitačním jetem v Dopplerovském zobrazení, systolickým obrácením toku v jaterních žilách, vena contracta je >7mm, plocha regurgitačního ústí je >40 mm2, a regurgitační objem >45 ml.
Ke zhodnocení funkce pravé komory slouží echokardiografie jenom částečně, byly vyvinuty různé měření ke kvantifikaci její funkce (např. TAPSE - tricuspid annular peak systolic excursion), nicméně nejlepším nástrojem je v současnosti magnetická rezonance.
Trikuspidální vady - Operace
INDIKACE
Samostatný výkon na trikuspidální chlopni je poměrné vzácný, tvoří 5-10% všech trikuspidálních výkonů. Je indikován u pacientů se symptomatickým pravostranným srdečním selháním, u pacientů s progresí dilatace pravostranných srdečních oddílů a omezením kontrakční schopnosti pravé komory. Speciální indikací je nezvládnutelná sepse nebo srdeční selhání při infekční endokarditidě trikuspidální chlopně.
Ve většině případů je výkon na trikuspidální chlopni konkomitantní k jiným kardiochirurgickým postupům (zejména na chlopních levého srdce). Vždy k němu přistupujeme u závažné trikuspidální regurgitace nebo stenózy. Méně závažná trikuspidální regurgitace je indikována k výkonu při dilataci trikuspidálního anulu nebo při známkách pravostranného srdečního selhání. Bylo dokázáno, že přídatný výkon na trikuspidální chlopni nezvyšuje operační riziko a přináší dlouhodobý benefit pro pacienta (nižší mortalita, morbidita, nižší riziko rekurence trikuspidální vady a její reoperace).
VÝKONY U TRIKUSPIDÁLNÍ STENÓZY
Při vhodné anatomii revmatického postižení trikuspidální chlopně je na místě záchovná operace - discize srostlých komisur. V ojedinělých případech je možné vyhnout se chirurgickému výkonu a provést jenom balónkovou dilataci. Při extenzivním postižení je na místě náhrada trikuspidální chlopně. Podobně, jako u mitrální vady, je snaha zachovat septální a zadní cíp. Protézou volby je nejčastěji biologická, protože v nízkotlakém řečišti je její degenerace výrazně pomalejší a odpadá nutnost trvalé antikoagulace. Přes bioprotézu je taky možné zavést kardiostimulační elektrody v případě potřeby.
VÝKONY U TRIKUSPIDÁLNÍ INSUFICIENCE
Preferovanou metodou je záchovná operace trikuspidální chlopně - plastika. Nejčastěji volenou technikou je implantace anuloplastického prstence, který stabilizuje a současně zmenšuje anulus na požadovanou velikost. Prstenec má zpravidla tvar písmena C - v místě mezery se nachází atrioventrikulární uzel a Hissův svazek, které by se mohly stehy poškodit. Alternativní technikou stabilizace anulu je stehová anuloplastika dle DeVegy, která má poněkud horší dlouhodobé výsledky. Nejjednodušší variantou je bikuspidalizace trikuspidální chlopně plastikou dle Kaye - Reeda, která spočívá v prošití zadního cípu stehy s podložkami, čím se zadní cíp vyřadí z funkce a zmenší se anulus. Popsána je i technika „triple orifice“, jakožto varianta Alfieriho plastiky modifikovaná pro trikuspidální chlopeň se vznikem pomyslného trojlístku po sešití středů okrajů všech cípů k sobě. Při extenzivním postižení chlopně například infekční endokarditidou je na místě její náhrada.
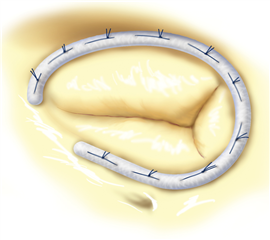
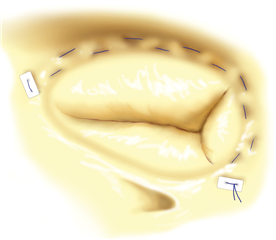
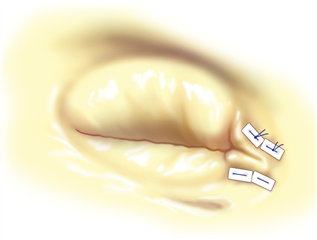
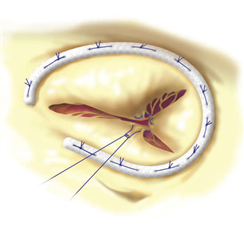
V specifickém případě je možná i prostá excize trikuspidální chlopně s ponecháním volného proudu krve do pravé komory. Předpokladem funkčnosti této varianty je nepřítomnost plicní hypertenze a intenzivní volumoterapie v pooperačním období k udržení vysokého tlaku v pravé síni. Tuto metodu je možné zvážit pouze u intravenózních narkomanů s infekční endokarditidou, kde je potenciální riziko reinfekce protézy v pooperačním období. Alternativně lze zvolit technicky velmi náročnou implantaci homograftu, který je odolnější k infekci.
Zdroje:
- Dominik J. Kardiochirurgie. Praha: Grada Publishing, 1998. ISBN: 80-7169-669-2
- Cohn LH, Adam DH. Cardiac Surgery in the Adult, Fifth Edition. New York: McGraw Hill Education, 2016. ISBN 978-0-07184487-1.
- Baumgartner H, Falk V, Bax JJ, De Bonis M, Hamm Ch, Holm PJ, et al. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. European Heart Journal 2018; 38: 2739-2791. doi:10.1093/eurheartj/ehx391
- Dominik J, Žáček P. Chirurgie srdečních chlopní (... nejen pro kardiochirurgy). Praha: Grada Publishing, a.s., 2008. ISBN: 978-80-247-6386-6.
- Češka R a kol. Interna. Praha: Triton, 2010. ISBN: 978-80-7387-423-0.
- Schäfers HJ. Current Treatment of Mitral Regurgitation. Bremen: UNI-MED-Verlag, 2010. ISBN: 978-3-8374-1211-6.
- Stone GW, Lindenfeld J, Abraham WT, Kar S, Lim S, Mishell JM et al. Transcatheter Mitral-Valve Repair in Patients with Heart Failure. New England Journal of Medicine 2018; 379: 2307-2318. doi: 10.1056/NEJMoa1806640.
- Dominik J.: Kardiochirurgie. In.: Pafko P. et al.: Základy speciální chirurgie, Galén, 2008, s.173-195. ISBN 978-80-7262-402-7
- Dominik J. Chirurgická léčba chlopenních vad. In.: Vojáček J., Kettner J.: Klinická kardiologie, IV.vyd., Maxdorf, 2019, s.595-613. ISBN 978-80-7345-600-9
